Den som får en demenssjukdom löper stor risk att tappa kontakten med sin tandläkare. Det vill folktandvården i Kungsängen förebygga med ökad kunskap. Diplomet på disken visar att de som arbetar här är utbildade demensvänner.
På kliniken i Kungsängen arbetar ca 24 personer. De har gått kommunens (Upplands-Bro) utbildning och blivit demensvänner. Ibland är personalen de som först anar att en person kan ha en demenssjukdom. Det kan handla om patienten inte kommer på sin bokade tid eller kanske på fel tid.
– Jag kan också se att en patient börjat bli lite förvirrad. Då kan jag fråga om hon eller han kan ta med sig någon anhörig nästa gång. Det går ofta bra, men det är inte alltid vi lyckas, säger säger Zina Rachid, tandhygienist som arbetar i klinikens seniortandvårdsteam.
Det gäller att bemöta personen utan att kränka.
Myndig person
– Här har jag en myndig person framför mig. Hur ska jag säga att jag vill tala med en anhörig om din munhälsa? Då handlar det om att ha en bra dialog. Jag kan till exempel säga att det kanske kan vara bra om din dotter också får en kallelse, säger Christina Eklund Larsson, klinikchef.
– En person kan bli väldigt arg på mig om jag föreslår att de behöver hjälp med tandborstningen. Det gäller att gå lite försiktigt fram, säger Zina Rachid.
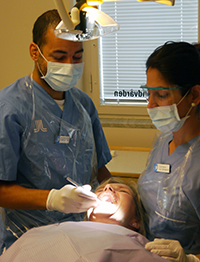 Klinikchefen Christina Eklund Larsson i tandläkarstolen. Bakom henne står tandläkaren Hamed Movérare Keiliani och tandhygienisten Zina Rachid.
Klinikchefen Christina Eklund Larsson i tandläkarstolen. Bakom henne står tandläkaren Hamed Movérare Keiliani och tandhygienisten Zina Rachid.
Båda tycker att utbildningen till demensvän har gett en bredare kunskap och ökad förståelse. Till exempel att förstå att aggressivt beteende kan bottna i rädsla. Eller att det kan handla om smärta som inte kan uttryckas på annat sätt. Särskilt värdefullt var att få kunskap om de olika demenssjukdomarna. De fick också diskutera olika situationer som de varit med om eller som kan tänkas uppstå.
Se personen
– Det gäller att se personen där och då, säger Christina Eklund-Larsson. Att hitta hur man ska nå fram och att försöka se hur mycket kunskap som personen fått med sig. Hur tänker du dig att du ska jobba vidare med skötseln av tänderna hemma?
– Vi ska inte stigmatisera men ändå försöka hjälpa, vilket är en svår balansgång. Det jag tog med mig mest från utbildningen var förhållningssättet, säger Hamed Movérare Keiliani, tandläkare, och fortsätter:
– Vi är vana vid korta tider och att vara lösningsfokuserade. Men om det kommer en patient som är förvirrad eller kanske aggressiv så ska man inte argumentera emot. Istället ska man tänka att, aha, det här kanske bottnar i något annat. Det kan vara bättre att boka en tid nästa dag eller försöka få tag i en anhörig, till exempel.
Stöd vid tidsbokning
Personalen försöker också ge stöd vid tidsbokning och att informera även anhöriga om tandläkarbesöket.
– Är en måndag bra? Vad brukar du göra på måndagar? Vi ger inte bara en lapp. Vi kan fråga, kommer du ihåg att vi bokat en tid nu? Vi kan ringa dagen innan eller kanske samma dag och påminna. Likaså kan vi fråga om någon kan följa med. Vi är inte heller lika hårda som annars och kräver inte avgifter för uteblivet besök om personen har demens, säger Hamed Movérare Keiliani.
Inför större behandlingar tänker personalen på kliniken numera lite extra på om patienten orkar med och om hen förstår vad som ska göras. Hamed Movérare Keiliani:
– Det här är en process som startat och som genomsyrar vår verksamhet, till exempel hur vi ska minska uteblivna besök och presentera olika hjälpmedel. Nu tar vi hänsyn till demens på samma sätt som vi gör när det gäller andra sjukdomar, funktionsnedsättningar eller olika språk.
Nätverksträffar i kommunen
Folktandvården är med vid nätverksträffar i kommunen med bland annat socialtjänsten.
– Då diskuterar vi inte enskilda personer. Men jag försöker framhäva att man ska komma ihåg tandläkaren, att tandvård är en viktig punkt när en person fått demensdiagnos, säger Christina Eklund-Larsson.
Text & bild: Kari Molin


 Det säger Mirjam Brocknäs, äldrepedagog och chef för förebyggande enheten i Upplands-Bro kommun. Hittills har cirka 350 demensvänner utbildats i kommunen, bland annat anställda inom folktandvården och brandkåren.
Det säger Mirjam Brocknäs, äldrepedagog och chef för förebyggande enheten i Upplands-Bro kommun. Hittills har cirka 350 demensvänner utbildats i kommunen, bland annat anställda inom folktandvården och brandkåren. 